
조지아대한체육회 권오석 회장 연임
조지아대한체육회는 지난 15일 둘루스에서 임원 모임을 개최하고 차기 회장에 권오석 현 회장을 추대하고 새 임원진 구성했다. 권오석 회장은 미주체..

재산세 인상률 늦추는 법안도 서명 브라이언 켐프 조지아 주지사는 18일 조지아 주민과 기업이 내년에 소득세를 약 5억 달러 절감할 수 있을 것으로 예상되는 두 개의 법안에 서명했다.켐프가 입법회기 전에 추진을 예고했던 한 법안인 하원법안(HB) 1015는 개인에 대한 주 소득세율을 5.75%에서 4.99%로 점진적으로 낮추기 위해 2022년에 처음 통과된 계획을 앞당긴 법이다. 세율은 1월에 5.49%로 떨어졌고, HB 1015는 이를 5.39%로 인하했다.그다지 많은 금액처럼 들리지 않을 수도 있지만, 주 당국은 이 변화로

조지아대한체육회는 지난 15일 둘루스에서 임원 모임을 개최하고 차기 회장에 권오석 현 회장을 추대하고 새 임원진 구성했다. 권오석 회장은 미주체..

4월19일부터 21일까지 귀넷 카운티에서 주말에 가족들과 함께 즐길 만한 이벤트 5가지를 소개한다. (정보 및 사진 제공 Gwinnett Daily Post) 글로우 ..

5월 4일 오후3시 애틀랜타 한인회관 2024년 법륜스님의 즉문즉설 ‘행복한 대화’ 해외강연이 2023년에 이어 올해에도 개최된다.이번에는 4월 29일 뉴..
![[한인마트정보] 가족 나들이 소풍 세일!](/image/273070/280_158.webp)
H마트-대표 한인 마트 스마트카드 구매는 동원 라이트스탠다드참치 러브1호 4PK 5.30OZ(150G) 7.49, 쥐포 12~16S 9.99, 한국산 냉동 꽃게 14.1OZ(400G..

서울대병원·국립암센터·고대의대 공동 연구스타틴 사용과 심뇌혈관질환 발병 위험 분석 <사진=Shutterstock> 고지혈증약..
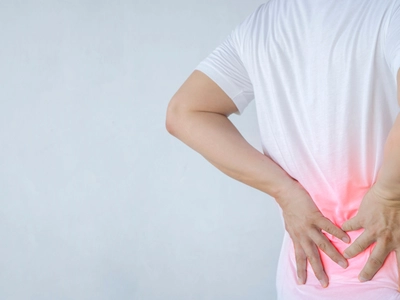
척수는 척추관 속에 있는 중추신경으로, 뇌와 말초신경을 연결해 감각·운동·자율신경 신호를 전달하는 역할을 한다. 척수 안에 ..

4월19일부터 21일까지 귀넷 카운티에서 주말에 가족들과 함께 즐길 만한 이벤트 5가지를 소개한다. (정보 및 사진 제공 Gwinnett..

2,850만 달러 들여 2026년 완공 귀넷카운티 커미셔너위원회는 이번 주 로렌스빌의 디스커버리 고등학교와 귀넷 노스사이드 병원 ..

매물 공급 늘었는데도 3월 기존주택 판매 전월대비 4.3%↓ 미국의 주택담보대출 금리가 올해 들어 처음으로 다시 7%대로 뛰어올..

사무실, 상가, 호텔, 창고 건물 등 상업용 부동산 담보 대출 약 9,000억 달러의 만기가 올해 돌아온다. 현재 많은 경제 전문가와..

2024-25학년도부터 2.5% 인상SAT/ACT 성적제출 유예 1년 더 지난 6년간 동결됐던 조지아 공립대학교의 등록금이 2024-25학년도부..

13일 단어왕 7명 배출 아틀란타 한인교회 부설 냇가에 심은 나무 한국학교(교장 김선희)는 지난 13일 ‘도전! 단어왕’ 대회를 ..